Opieka nad kobietą ciężarną

Poczęcie i narodziny dziecka są jednym z najważniejszych i najpiękniejszych wydarzeń w życiu dwojga kochających się ludzi.Warto się do tego przygotować. Ciąża najczęściej dotyczy kobiet potencjalnie zdrowych, jednak przyszła mama musi zadbać o swoje zdrowie i potwierdzić jego dobry stan przed potencjalnym zajściem w ciążę. W tym celu powinna udać się do lekarz ginekologa, stomatologa celem przeprowadzenia badania i wyleczenia ewentualnych stanów zapalnych. Po przeprowadzeniu szczegółowego wywiadu i dokładnym badaniu, lekarz określi twój ogólny stan i w razie potrzeby skieruje na potrzebne dodatkowe badania i konsultacje. Jednocześnie zapozna cię z podstawowymi zasadami, jakich należy przestrzegać w czasie ciąży, zaleci suplementację diety w kwas foliowy, co najmniej 3 m-ce przed planowaną ciążą. Dieta powinna być zdrowa bogata witaminy, składniki odżywcze. Źródłem folianów w diecie są: kapusta , szpinak, szparagi, kalafior, sałata, rośliny strączkowe, owoce cytrusowe, orzechy.
Dobowe zapotrzebowanie energetyczne ciężarnej powinno wynosić od 2200 do 2500kcal/dobę , a w połogu(okres karmienia)3000kcal/dobę.
Wartość energetyczna diety codziennej w odniesieniu do stanu sprzed ciąży w I trymestrze nie musi się zmieniać natomiast w II i III trymestrze powinna się zwiększyć o 300 kcal/dobę.
Należy spożywać produkty, które są źródłem :
- węglowodanów złożonych ( kasze, pieczywo razowe, makarony, ryż)
- warzywa
- tłuszcze zawierający kwasy tłuszczowe wielonienasycone (oleje sojowy, słonecznikowy, kukurydziany, oliwa z oliwek, ryby morskie)
- białka zwierzęce ( mięso i jego przetwory, jaja, ryby, produkty mleczne)
Ciężarna powinna wypijać dzienne około 2 litrów płynów. Należy unikać : alkoholu, palenia papierosów, miejsc w których pali się papierosy(zjawisko palenia biernego), używania narkotyków, jedzenia surowego lub niedogotowanego mięsa, unikanie toksycznych czynników zewnętrznych w domu i pracy. Przybór wagi w czasie ciąży dla kobiet prawidłowo zbudowanych o prawidłowej masie ciała wynosi ok. 12 do 16kg przez całą ciążę, lecz u kobiet z zaburzeniami masy ciała te kryteria ulegają dość istotnym zmianom:
|
|
Jeśli już wiesz lub podejrzewasz, że jesteś w ciąży natęży zgłosić się do lekarza ginekologa celem potwierdzenia. Pierwsza wizyta powinna się odbyć około 6 tygodnia ciąży tj. ok. 2 tygodnie od terminu planowego wystąpienia miesiączki.
Na pierwszej wizycie przeprowadzone jest:
- badanie ogólno lekarskie
- dokładne badanie ginekologiczne
- badanie USG z oceną prawidłowego rozwoju i wielkości zarodka i uwidocznieniem czynności serca
- wykonanie biometrii
- ustalenia wieku ciążowego i Przypuszczalnego Terminu Porodu/P.T.P/ na podstawie USG
- oceną narządu rodnego pod kątem występowania patologii w obrębie trzonu macicy i jajników, oraz sąsiadujących narządów
- wykonany jest pomiar RR / ciśnienia krwi/, wagi ciała z wyliczeniem BMI.
Zlecone jest wykonanie badań laboratoryjnych:
- morfologia
- mocz
- poziom glukozy na czczo
- VDRL
- grupa krwi.
Kolejne badania laboratoryjne wykonywane są zgodnie z zaleceniami porzedporodowej opieki nad kobietą w ciąży w kreślonych trymestrach i weryfikowane zależności od oceny stanu bieżącego ciąży i ciężarnej. Następnie w czasie całej ciąży o prawidłowym przebiegu (niepowikłanej) należy regularnie zgłaszać się na wizyty kontrolne co 4-5 tygodni, a w ostatnim miesiącu ciąży co tydzień. Konieczne są co najmniej 4 badania USG, czasami należy wykonać ich więcej.
Co 2 miesiące należy wykonywać badanie laboratoryjne.
Zgodnie z rekomendacjami Polskiego Towarzystwa Ginekologicznego, ISUOG (Międzynarodowego Towarzystwa Ultrasonografii w Położnictwie i Ginekologii) oraz FMF (Fundacji Medycyny Płodu) w ciąży powinno się wykonać co najmniej 4 badania USG niezależnie od wskazań do genetycznej diagnostyki inwazyjnej lub zakwalifikowania pacjentki do grupy zwiększonego ryzyka.
|
I |
do 10 tygodnia ciąży |
|
II |
pomiędzy 11-14 tygodniem ciąży |
|
III |
pomiędzy 18-23 tygodniem ciąży |
|
IV |
około 30 tygodnia ciąży |
W każdym z tych badań potwierdzamy żywą ciążę, ilość zarodków (płodów), ilość kosmówek (łożysk), ilość worków owodniowych. Ponadto określamy rozwój dziecka, jego narządów wewnętrznych, wzrastanie. Szukamy możliwych do wykrycia ultrasonograficznie, nieprawidłowości budowy i wad wrodzonych. Niezmiernie istotnym pozostaje fakt, że diagnostyka USG powinna być prowadzona przez osobę do tego przeszkoloną oraz dysponującą właściwym, dobrej klasy aparatem, a także mającą doświadczenie i wiedzę. Ponadto należy dodać, że w sytuacjach uzasadnionych dopuszczalna jest większa ilość wykonywanych badań USG. Jednocześnie należy pamiętać o tym, że dzięki USG można podejrzewać wadę genetyczną (można obliczyć ryzyko jej wystąpienia) oraz można wykryć wiele wad rozwojowych.
Badanie 11-14 tydzień
Podczas tego USG dokonujemy pomiaru przestrzeni z płynem zlokalizowanej za karkiem płodu –NT przezierność karkowa (z ang. nuchal translucency- NT). Wszystkie dzieci w tym okresie ciąży mają w tym miejscu niewielką ilość płynu, ale u dzieci z Zespołem Downa ta przestrzeń jest poszerzona.
W 2001 r. kolejnym markerem wprowadzonym jest kość nosowa, wykazano, że 60-70% płodów z trisomią 21, kość nosowa (ang. nasal bone-NB) nie jest widoczna w trakcie badania ultrasonograficznego między 11-14 tygodniem ciąży.
Badania biochemiczne możliwe do przeprowadzenia w pierwszym trymestrze ciąży. Z krwi matki pobranej w pierwszym trymestrze ciąży można oznaczyć 2 hormony (wolne B˛-hCG oraz PAPP-A). W ciążach, gdzie może pojawić się zespół Downa istnieje tendencja do wzrostu wolnego B-hCG i jednoczesnego spadku PAPP-A.
Połączenia stosowanych w pierwszym trymestrze ciąży testów diagnostycznych w kierunku wykrywania zespołu Downa:
- Badanie przesiewowe oparte o wiek matki ma czułość 30% w wykrywaniu zespołu Downa
- Badanie przesiewowe oparte o wykonanie pomiaru przezierności karkowej NT ma czułość 70-80% w wykrywaniu zespołu Downa
- Badanie przesiewowe oparte o wyniki badań z krwi (wolne β-hCG oraz PAPP-A) ma czułość 50-70% w wykrywaniu zespołu Downa
- Badanie przesiewowe oparte o wiek matki, NT, kość nosowa między 11-14 tygodniem ma czułość 90%
- Połączenie obu metod badanie USG - pomiar NT, NB oraz badania z krwi matki (wolne β- hCG i PAPP-A) i wiek matki ma czułość 95% -97%w wykrywaniu zespołu Downa
Badanie USG około 20 tygodnia ciąży
Jest to najlepszy okres w ciąży, w którym powinno być wykonane badanie USG celem oceny rozwoju ciąży. Badanie w dużej mierze ukierunkowane jest na screnning wad serca płodu. Dokładnemu badaniu poddane zostają:
- Serce płodu
- Mózg i rdzeń kręgowy
- Kręgosłup i kończyny (budowa i funkcja)
- Twarz dziecka
- Narządy klatki piersiowej (serce, płuca i przepona)
- Narządy jamy brzusznej (żołądek, jelita, nerki, pęcherz moczowy)
- Ciągłość powłok jamy brzusznej
- Przyczepy brzuszny i łożyskowy pępowiny oraz ilość naczyń w pępowinie
- Płeć dziecka
Za pomocą tego badania możliwe jest wykrycie 95% wad rozwojowych dziecka.
Badanie około 30-34 tygodniem ciąży
Ma ona na celu wykazanie prawidłowego rozwoju i wzrastania wewnatrzmacicznego płodu. Na ocenę składają się:
- Pomiar główki, brzuszka, kości udowej płodu oraz obliczenie szacunkowej masy płodu
- Badanie ruchów płodu
- Ocena łożyska i ilości płynu owodniowego
- Ocena położenia płodu
- Ocena budowy serca
- Ocena akcji serca płodu
- Ocena narządów wewnętrznych płodu
Badanie USG 2/ 3/4D wykonywane jest przy użyciu najnowszej generacji aparatu VOLUSON E6 i VOLUSON E8.
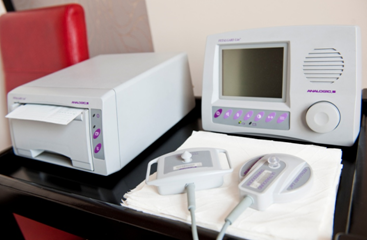
Badanie KTG
Badanie KTG (kardiotokografia) to podstawowe badanie we współczesnym położnictwie. Służy do monitorowania czynności serca płodu z jednoczesnym zapisem czynności skurczowej macicy. Wykonuje się je w drugiej połowie ciąży ( po 25 tyg. tylko w uzasadnionych przypadkach, np. przy podejrzeniu przedwczesnych skurczów lub zaburzeń czynności serca płodu).
Rutynowo używane jest w trakcie porodu do oceny stanu płodu i nasilenia skurczów porodowych. Służy także do oceny stanu płodu po terminie porodu i jest wtedy wykonywane co 2-3 dni. Możliwe są także indywidualne wskazania do wykonania zapisu KTG, o których decyduje lekarz.
Badanie jest nieszkodliwe i może być zalecane stosownie do potrzeb.
Kardiotokografia składa się z dwóch elementów:
- tokografii, czyli rejestracji czynności skurczowej macicy, oraz
- kardiografii, czyli rejestracji akcji serca płodu.
KTG jest badaniem nieinwazyjnym, nie wiąże się z bólem ani ryzykiem, nie wymaga żadnych przygotowań. Kobieta ciężarna (lub rodząca) leży, najczęściej na lewym boku. Dwie głowice (peloty) przymocowane do brzucha przy pomocy pasów, rejestrują uderzenia serca płodu oraz siłę i czas skurczów macicy, które zapisują na papierze w postaci dwóch wykresów. W trakcie badania istnieje dodatkowa możliwość rejestracji ruchów płodu, automatyczna lub przy pomocy specjalnego przycisku naciskanego przez pacjentkę w trakcie trwania zapisu.
Badanie trwa od 20- 30 min i może być ewentualnie przedłużone do 60 min.


